Диспепсический синдром является наиболее частым проявлением гастроинтестинальной патологии в популяции, при этом он еще более распространен среди пациентов с дисплазией соединительной ткани (ДСТ) [1]. Течение синдрома диспепсии на фоне ДСТ сопровождается неспецифичными симптомами, частыми рецидивами, хронизацией патологического процесса, что затрудняет постановку диагноза и подбор адекватной терапии. Использование стандартной терапии диспепсического синдрома у пациентов с ДСТ зачастую не приносит положительного результата [2, 3]. В литературе хорошо освещены вопросы изменения органов гастродуоденальной области при ДСТ. Однако мы не встретили работ, посвященных изучению диспепсического синдрома у больных ДСТ с гастродуоденальными проявлениями.
Целью нашего исследование стало определение клинических вариантов течения диспепсического синдрома и их связь с диспластическими изменениями органов гастродуоденальной зоны.
МАТЕРИАЛ И МЕТОДЫ
В рандомизированном контролируемом одномоментном сравнительном исследовании приняло участие 78 пациентов с синдромом диспепсии в возрасте от 18 до 29 лет.
Из исследования исключались больные с обменными нарушениями (сахарным диабетом, заболеваниями щитовидной железы), психическими и депрессивными расстройствами, употребляющие алкоголь, наркотические средства, курящие, беременные и кормящие женщины, а также пациенты, которые по любой причине самостоятельно не могут принимать решение об участии в исследовании или не могут соблюдать требования протокола.
Всем участникам исследования было проведено общеклиническое обследование и выполнены специальные методы диагностики ДСТ [4]. Диагностика диспепсического синдрома осуществлялась с помощью опросника GSRS для пациентов с патологией органов пищеварения [5]. Диагноз постпрандиального диспепсического синдрома (ППДС) выставлялся на основании преобладания жалоб на дискомфорт в верхних отделах живота после еды. Диагноз синдрома эпигастральной боли (СЭБ) устанавливался при жалобах на абдоминальную боль без связи с приемом пищи. При предъявлении жалоб на боль и дискомфорт в верхних отделах живота диагностировалась недифференцированная диспепсия (НД) [6].
Всем пациентам проведены эзофагогастродуоденоскопия (ЭГДС), рентгеноконтрастное исследование пищевода, желудка, двенадцатиперстной кишки (ДПК), ультразвуковое исследование (УЗИ) органов брюшной полости и забрюшинного пространства.
 Репрезентативность выборки была рассчитана по формуле Лера, статистические методы исследования проведены с помощью программы «Статистика 8». Поскольку распределение показателей в группах было отличным от нормального, количественные данные представлены в виде медианы (Р50) с указанием межквартильного размаха (Р25–Р75). При сравнении количественных данных двух независимых групп использовался критерий Манна–Уитни (Mann–Withney U-test). Для сравнения долей в двух независимых группах использовался анализ таблиц сопряженности с расчетом разницы процентов [7].
Репрезентативность выборки была рассчитана по формуле Лера, статистические методы исследования проведены с помощью программы «Статистика 8». Поскольку распределение показателей в группах было отличным от нормального, количественные данные представлены в виде медианы (Р50) с указанием межквартильного размаха (Р25–Р75). При сравнении количественных данных двух независимых групп использовался критерий Манна–Уитни (Mann–Withney U-test). Для сравнения долей в двух независимых группах использовался анализ таблиц сопряженности с расчетом разницы процентов [7].
РЕЗУЛЬТАТЫ
Все пациенты были поделены на 2 группы:
- группа пациентов с ДСТ (n=42; 32 мужчины и 10 женщин);
- группа пациентов без клинических проявлений ДСТ (n=36; 28 мужчин и 8 женщин). Пациенты двух групп, участвующие в исследовании, были сопоставимы по возрасту (26 [19; 27] vs 28 [17; 28]; р=0,43), индексу массы тела (17,3 [16,9; 18,6] vs 17,6 [17,1; 18,4]).
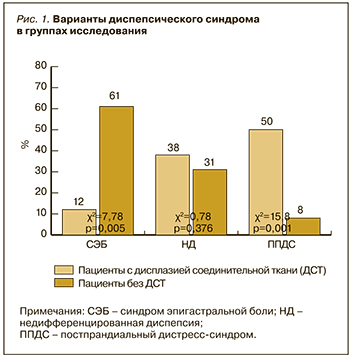
На основании клинико-анамнестического обследования в каждой группе обследованных были выделены несколько вариантов диспепсического синдрома. Как видно из рисунка 1, у пациентов с ДСТ наиболее часто встречался ППДС. НД одинаково часто диагностировалась в обеих группах больных. СЭБ был характерен для пациентов без признаков соединительнотканной недостаточности.
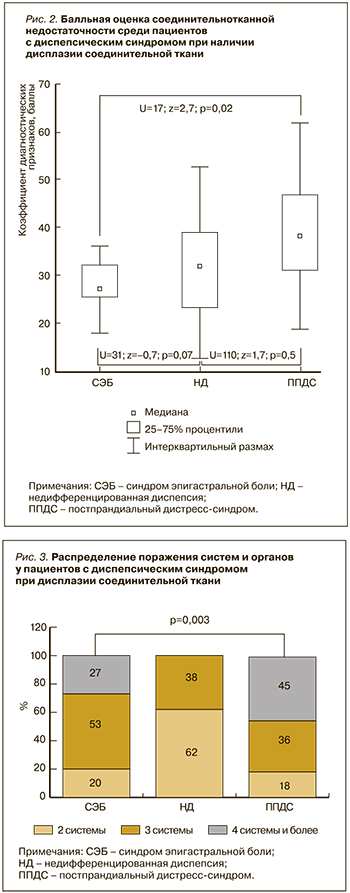
Среди больных с диспепсическим синдромом при наличии ДСТ была проведена балльная оценка соединительнотканной недостаточности. Как следует из рисунка 2, наибольшее количество баллов системной вовлеченности в диспластикозависимый процесс выявлялось у пациентов с ППДС.
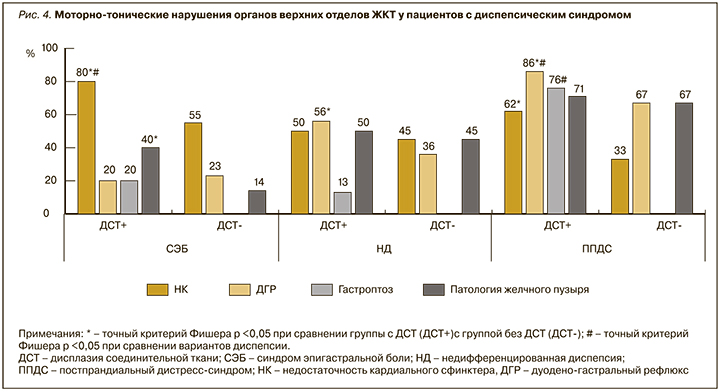
Распределение поражения систем и органов у пациентов с диспепсическим синдромом при ДСТ представлено на рисунке 3. Практически у половины обследованных с ППДС выявлено внутригрупповое преобладание пациентов с вовлеченностью 4 систем. Наиболее распространенными формами фенотипических проявлений ДСТ при диспепсическом синдроме были поражения костно-мышечной системы – 42 (100%) пациента. Поражения нервной системы встречались у 36 исследуемых (85%), сердечно-сосудистой системы – у 25 (60%), изменения кожи – у 18 (43%), органа зрения – у 8 (19%), дыхательной системы – у 6 (14 %) больных.
При проведении инструментального обследования у пациентов с диспепсическим синдромом определялись моторно-тонические нарушения органов верхних отделов ЖКТ (рис. 4). Функциональные нарушения проксимального участка пищеварительной трубки встречались у большинства обследованных с диспепсическим синдромом, однако наиболее часто на фоне ДСТ [8]. И только опущение желудка являлось визитной карточкой диспластического процесса, что подтверждает высокую специфичность этого признака для диагностики соединительнотканной дисплазии [9]. Гастроптоз диагностировался значимо чаще при ППДС, чем при СЭБ (р=0,009) и НД (р=0,0001).
Остальные проявления дисмоторики ЖКТ присутствовали у пациентов обеих групп. При диспепсии в варианте СЭБ у больных ДСТ наиболее часто регистрировалась недостаточность тонуса кардиального сфинктера (р=0,015). У больных ППДС на фоне ДСТ чаще выявлялись гастроэзофагеальные (р=0,029), дуоденогастральные (р=0,013) рефлюксы, что сопровождалось более выраженным чувством тяжести и дискомфорта в верхней части живота, горечью во рту. Дискинезии билиарной системы достоверно чаще встречались у больных диспепсическим синдромом при ДСТ и присутствовали в виде дисфункции сфинктера Одди (р=0,02) [10]. Билиарная дисфункция при ППДС и ДСТ была разнообразной и включала дисфункцию сфинктера Одди по билиарному типу (n=16), атонию и гипотонию желчного пузыря (n=9) [2]. В этой группе были распространены аномалии развития желчного пузыря и желчевыводящих протоков в виде перетяжек (n=17) и перегородок (n=9), а также определялось наличие билиарного сладжа (n=12). У лиц с НД между обследованными группами различия выявлялись лишь в отношении дуоденогастральных рефлюксов с преобладанием последних у пациентов с ДСТ (р=0,02).
ЗАКЛЮЧЕНИЕ
Исследование показало, что наиболее часто встречающимся клиническим вариантом диспепсического синдрома у пациентов с ДСТ является ППДС. Данный вариант диспепсического синдрома сопровождается большей выраженностью ДСТ, системной вовлеченностью 4 и более систем, с обязательным вовлечением в диспластический процесс органов гастродуоденальной зоны. Среди гастроинтестинальных проявлений ДСТ для пациентов с ППДС были наиболее характерны гастроптоз, сочетание недостаточности сфинктеров желудка с развитием эзофагогастродуоденальных рефлюксов, разнообразные виды дисфункции билиарной системы.
При подборе терапии диспепсического синдрома пациентам с ДСТ необходимо учитывать анатомо-физиологические изменения органов гастродуоденальной зоны.



