В настоящее время заболевания сердечно-сосудистой системы занимают лидирующее место в мире. Согласно данным Росстата за 2018 г., смертность от болезней системы кровообращения (БСК) составила 573,6 случая на 100 тыс. населения [1].
В последние годы возрастает интерес к внутренним разрывам миокарда, прежде всего межжелудочковой перегородки (МЖП), в связи с тем что появилось достаточно большое число публикаций о хирургическом закрытии эти дефектов.
Первое упоминание о разрыве инфарцированной МЖП принадлежит Jatham (1845), описавшему появление грубого систолического шума в третьем–четвертом межреберье. Разрывы МЖП при остром инфаркте миокарда (ОИМ) наблюдаются довольно редко: частота их возникновения в результате осложнения ОИМ составляет 1–3% [2, 3]. Wang D. et al. (2018) за период с 2014 по 2017 г. обнаружили дефект МЖП у 44 умерших. Espinosa-Ledesma F. et al с 2005 по 2010 г. выявили лишь 20 больных, умерших после разрыва МЖП, причем соотношение мужчин и женщин составило 4:1 [4]. По данным Steiner I. et al. (1983), это соотношение составило 1:1,25. Средний возраст умерших колебался от 48 до 72 лет [5]. Разрыв МЖП, как правило, встречается в первые 10–24 ч после ОИМ [6], хотя возможен и в первые 14 дней [4]. За этот достаточно короткий промежуток времени распространение некроза происходит на всю толщу миокарда, и дефект может образоваться в любой анатомической области МЖП. При сложных разрывах в процесс вовлекается вся стенка левого желудочка и сосочковые мышцы.
Эхокардиография (ЭхоКГ) в настоящее время служит «золотым стандартом» в прижизненной диагностике дефектов МЖП при ОИМ, которые могут сочетаться с одновременным разрывом свободной стенки левого желудочка и сосочковой мышцы [7]. За период с 1995 по 2013 г. с помощью ЭхоКГ было диагностировано 47 разрывов МЖП при ОИМ у пациентов в возрасте 69±9,5 лет, которым было выполнено хирургическое закрытие дефектов мышечным окклюдером [4].
Послеоперационная летальность составила 36,2% (17 из 47) [4]. По данным Tang L. et al., с 2006 по 2013 г. хирургическое закрытие дефекта МЖП было выполнено 10 из 11 пациентов (4 дефекта в передней части, 3 – в задней части, 3 – в области верхушки). При этом среднее время до операции составило 18 сут, диаметр дефектов колебался от 8 до 17 мм. Трое больных умерли в течение первых 7 дней после операции, 30-дневная летальность составила 27%, 8 пациентов прожили после операции от 150 до 1960 сут [8]. Сообщается, что после закрытия дефекта МЖП скончалось 50% больных [4].
В настоящее время большинство работ, затрагивающих проблему разрывов МЖП, посвящены разработке методов их хирургического лечения. Однако до настоящего времени не выяснены предпосылки возникновения этой патологии, в том числе анатомические и физиологические особенности, которые могли бы послужить факторами риска для разрывов, а также не разработана их классификация.
ОПИСАНИЕ КЛИНИЧЕСКОГО НАБЛЮДЕНИЯ
Больной 67 лет нерегулярно наблюдался в поликлинике по поводу артериальной гипертензии, атеросклеротического кардиосклероза и прогрессирующей хронической сердечной недостаточности (ХСН). Последний осмотр пациента терапевтом поликлиники был проведен за 1,5 мес до смерти. Каких-либо других записей в медицинской карте амбулаторного пациента обнаружить не удалось.
В посмертном эпикризе медицинской карты амбулаторного больного был указан заключительный поликлинический диагноз:
- основное заболевание: ишемическая болезнь сердца (ИБС). Атеросклеротический кардиосклероз;
- фоновое заболевание: гипертоническая болезнь 2 степени, 2 стадии, риск сердечно-сосудистых осложнений (ССО) 3:
- осложнения: прогрессирование ХСН.
- сопутствующее заболевание: хронический простатит.
На аутопсии при макроскопическом исследовании был обнаружен двусторонний гидроторакс: в левой плевральной полости 200 мл, в правой – 450 мл желтоватой прозрачной жидкости; в полости перикарда 360 г жидкой крови и свертков. Сердце массой 400 г, полости расширены. Миокард на разрезе красно-коричневого цвета, дряблый. В МЖП и передней стенке левого желудочка определяется трансмуральный ИМ желтовато-светло-коричневого цвета размерами 6×9 см с неровной и не очень четкой границей, слегка выбухающий над поверхностью разреза. В этой области определяется пристеночный темно-красный тромб размерами 2×1×0,7 см. В МЖП на расстоянии 3,5 см от аортального клапана, в ее средней трети был выявлен разрыв конусовидной формы с неровными темно-красными краями размерами 3,5×3 см (рис. – сегменты A и B). В передней стенке левого желудочка, в зоне инфаркта визуализируется второй разрыв диаметром 0,3 см. В интиме венечных артерий большое число фиброзных и атероматозных атеросклеротических бляшек, занимающих до 75% площади артерий. В устье передней межжелудочковой артерии был найден обтурирующий тромб длиной 0,8 см. На расстоянии 4 см от устья выявлена атероматозная бляшка с разрывом покрышки с сужением просвета артерии до 75%.
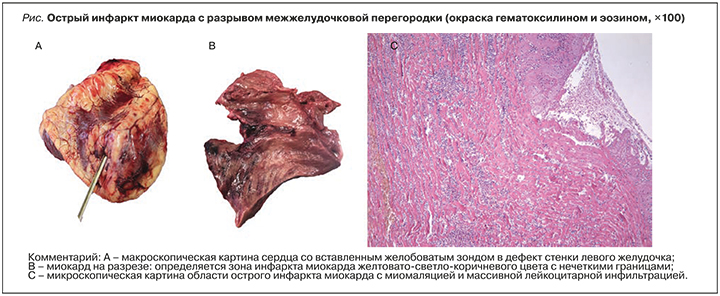
При гистологическом исследовании была обнаружена гипертрофия и фрагментация значительной части кардиомиоцитов, межклеточный отек, значительная часть кардиомиоцитов с признаками кариорексика и кариолизиса в зоне инфаркта. По краю разрывов определяются обширные поля некроза, кровоизлияний с лейкоцитарной инфильтрацией (рис. – сегмент C). Вне зоны инфаркта встречались нежные периваскулярные прослойки фиброзной ткани.
Кроме того, были выявлены постинфарктный рубец белесоватого цвета в левой почке диаметром 2 см, геморрагический инфаркт в 6-м сегменте правого легкого размерами 4×3×2 см, узловая гиперплазия предстательной железы.
На основании макро- и микроскопического исследования был сформулирован патологоанатомический диагноз:
- основное заболевание: острый трансмуральный ИМ 1 типа давностью около суток с внутренним разрывом передней части МЖП и наружным разрывом нижней трети передней стенки левого желудочка, атеросклероз вечных артерий сердца (3 стадия, 3 степень, стеноз просвета передней межжелудочковой артерии до 75%, нестабильная атеросклеротическая бляшка с разрывом покрышки в средней трети передней межжелудочковой артерии);
- фоновое заболевание: артериальная гипертензия (масса сердца 400 г, толщина миокарда левого желудочка 1,6 см);
- осложнения: дилатация полостей сердца. Венозное полнокровие и дистрофия внутренних органов: двусторонний гидроторакс (слева 200 мл, справа 450 мл), цианотическая индурация почек. Постинфарктный рубец в левой почке. Геморрагический инфаркт в 6-м сегменте правого легкого. Отек и набухание головного мозга. Массивный отек легких. Гемотампонада полости перикарда (350 г);
- сопутствующие заболевания: атеросклероз аорты (3 стадия, 3 степень), артерий основания головного мозга (2 стадия, 2 степень). Узловая гиперплазия предстательной железы.
ЗАКЛЮЧЕНИЕ
Вышеописанное клиническое наблюдение представляет интерес, так как в нем представлена чрезвычайно редкая патология – сочетанный разрыв МЖП и передней стенки левого желудочка в зоне обширного ИМ с развитием гемотампонады полости перикарда, ставшей непосредственной причиной смерти. Разрыв МЖП развился в средней трети ее передней части. Недостаточность кровообращения у больного с артериальной гипертензией стала второй особенностью представленного наблюдения.
При диагностике возможных внутренних разрывов миокарда МЖП, помимо резкого ухудшения состояния больного и падения артериального давления, важным симптомом выступает появление грубого систолического шума в третьем–четвертом межреберье. Для выявления дефекта МЖП рекомендуется обязательное проведение ЭхоКГ с возможным последующим выполнением срочного хирургического вмешательства. В представленном наблюдении установить клинические симптомы и провести ЭхоКГ было невозможно, поскольку больной умер дома, и врач при этом не присутствовал.



