ВВЕДЕНИЕ
Регулярная физическая активность (ФА) является ключевым защитным фактором для профилактики и лечения хронических неинфекционных заболеваний. При достижении уровня ФА, соответствующего рекомендациям Всемирной организации здравоохранения (ВОЗ) [1], риск преждевременной смерти снижается на 20–30% [2].
В России, как и во всем мире, фиксируется низкая ФА во всех группах населения [3]. Недостаточная ФА становится причиной не только упущенных возможностей для укрепления здоровья детей и взрослых, но и увеличения бремени заболеваемости и смертности в результате неинфекционных заболеваний, к числу которых относится и бронхиальная астма (БА) [4].
Большинство пациентов с хорошо контролируемой астмой легкой и средней степени тяжести (ступени 1–3 по GINA) может вести нормальный образ жизни и регулярно заниматься ФА. Этим пациентам не требуется особого обследования перед возобновлением или усилением физических нагрузок или занятий спортом, за исключением сердечно-сосудистых факторов риска [5]. В настоящее время благодаря инновационным методам базисной терапии (генно-инженерная биологическая терапия, режим «единого ингалятора») даже у пациентов с тяжелой БА возможно достижение полного контроля заболевания с сохранением нормальных функциональных показателей, что позволяет им не ограничивать ФА из-за болезни [6].
Отметим, что у больных БА может возникать парадоксальная реакция на ФА. Так, исследование Bonini M. et al. показало, что примерно у 90% пациентов с БА во время или сразу после прекращения физических упражнений или напряженной ФА развивается бронхоспазм как острое временное обратимое сужение дыхательных путей [7]. Однако бронхоспазм при физической нагрузке часто обусловлен плохим контролем заболевания [8, 9]. Как следствие, соответствующая тяжести заболевания медикаментозная терапия и прием препаратов перед физической нагрузкой способны профилактировать приступы удушья при ее выполнении [6].
К сожалению, отдельные пациенты с БА часто интуитивно или намеренно избегают ФА и спорта [10]. При этом ограничение ФА может приводить к избыточной массе тела и ожирению, снижению толерантности к физическим нагрузкам, а также негативно влиять на контроль БА [11]. С другой стороны, ожирение само по себе приводит к появлению одышки и связано с более высоким риском ограничения активности в повседневной жизни у пациентов с БА, чем у людей без астмы [12].
С целью достижения контроля БА в «Глобальной стратегии по ведению и профилактике бронхиальной астмы» (Global Initiative for Asthma, GINA) от 2022 г.
предлагаются нефармакологические методы лечения, такие как ФА, дыхательные упражнения, избегание аллергенов в помещении и отказ от курения.
Адекватная комплексная оценка физических возможностей пациентов БА с учетом фенотипических признаков является важным компонентом персонализированных программ ведения пациентов БА и ожирением.
Целью настоящего исследования стала комплексная оценка ФА пациентов с БА в зависимости от массы тела с учетом степени контроля заболевания.
МАТЕРИАЛ И МЕТОДЫ
В исследование были включены 237 пациентов (186 женщин, 51 мужчина) в возрасте 18–78 лет.
Критерии включения: наличие диагноза БА, установленного в соответствии с критериями GINA (2020) у пациентов с нормальной (при значении индекса массы тела (ИМТ) 18,5–25 кг/м2), избыточной (ИМТ 25,0–29,9 кг/м2) массой тела и ожирением (ИМТ ≥30,0 кг/м2).
Критерии исключения: обострение БА на момент осмотра или в течение предшествующих 3 мес, наличие злокачественных новообразований любой локализации, других хронических респираторных и декомпенсированных соматических заболеваний, психических расстройств и тяжелых поражений центральной нервной системы.
Все пациенты были ознакомлены с целями, задачами и методами исследования и подписали информированное добровольное согласие на участие в нем. Исследование было рассмотрено и одобрено на заседании Этического комитета ФГБОУ ВО «Воронежский государственный медицинский университет им. Н.Н. Бурденко» Минздрава России.
Для оценки уровня контроля БА использовался Asthma Control Questionnaire 5 items-selfadministered (ACQ-5), рекомендованный к использованию GINA. Оценка толерантности к физической нагрузке и объективизации функционального статуса пациентов проводилась с использованием простого стандартизированного теста шестиминутной ходьбы (ТШХ). Для оценки выраженности одышки применялись цифровая рейтинговая шкала (ЦРШ), на которой пациент отмечал выраженность одышки в покое от 0 до 10 (0 – нет симптомов, 10 – максимально выраженные симптомы) и модифицированная шкала Борга (одышка и способность пациента к разговору во время физической нагрузки и ФА) [13]. ФА оценивалась с использованием международного опросника для определения ФА International Questionnaire on Physical Activity (IPAQ), опросника двигательной активности (ОДА23+), анкеты о мотивировании к ФА.
Статистическая обработка результатов: все анализируемые показатели проверялись на нормальность распределения с использованием критерия Колмогорова–Смирнова. Вычислялись 95% доверительные интервалы (ДИ). В случае нормального распределения для анализа непрерывных данных при сравнении групп применялся t-критерий Стьюдента, при распределении, отличном от нормального – критерий Манна–Уитни. Для анализа качественных переменных строились частотные таблицы, для сравнения групп использовались критерий χ2 Пирсона и точный критерий Фишера. Для выявления и оценки взаимосвязи исследуемых показателей применялся коэффициент корреляции Пирсона (r – при нормальном распределении значений показателя) и ранговый коэффициент корреляции Спирмена (ρ – для показателей, не соответствующих нормальному распределению). Для оценки силы корреляционной связи использовалась шкала Чеддока: слабая – от 0,1 до 0,3; умеренная – от 0,3 до 0,5; заметная – от 0,5 до 0,7; высокая – от 0,7 до 0,9; весьма высокая (сильная) – от 0,9 до 1,0.
Статистический анализ выполнялся с использованием прикладных программ MS Excel 2013 (Microsoft, США), STATISTICA 12.0 (StatSoft Inc., США) и Statgraphics Centurion XVIII (Version 18.2.14; Statgraphics Technologies, Inc, Англия).
РЕЗУЛЬТАТЫ
В исследование вошли 237 пациентов с БА, которые были распределены на три группы в зависимости от веса: 1-я группа – 59 (24,9%) человек с нормальной массой тела (среднее значение ИМТ 23,1±0,4 кг/м2); 2-я группа – 69 (29,1%) человек с избыточной массой тела (средний ИМТ 27,6±0,3 кг/м2); 3-я группа– 109 (46,0%) человек с ожирением (средний ИМТ 35,8±1,0 кг/м2). Наибольшее количество курящих было среди пациентов 1-й группы (табл. 1).
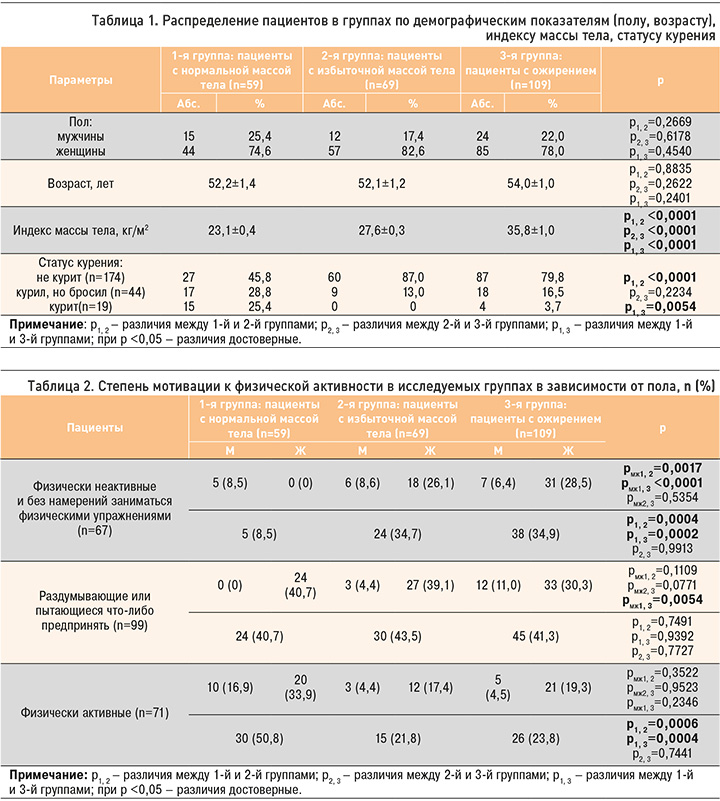
В каждой группе, как в мужской, так и женской популяции, с помощью анкетирования оценивалась степень мотивации к ФА (табл. 2).
По самооценке пациентов, всего физически активных во всех группах было 29,95% (n=71) человек, причем в 1-й группе – более половины (50,8%). При этом в группах с избыточным весом и ожирением таких лиц было только 21,8 и 23,8% соответственно.
Наибольшее количество физически неактивных и не мотивированных к ФА пациентов оказалось в группах с повышенной массой тела и ожирением – 34,7 и 34,9% соответственно против 8,5% в группе с нормальной массой тела. В то же время среди всех пациентов трех групп около 40% человек «раздумывают или пытаются что-либо предпринять» для увеличения ФА.
Среди неактивных и немотивированных пациентов преобладали женщины с избыточной массой тела и ожирением (54,6%), однако во всех группах женщины отмечали, что думают или пытаются что-либо предпринять в плане ФА. Меньше всего физически активных мужчин наблюдалось в группах с избыточной массой тела и ожирением – 8,9%; при этом раздумывали что-то предпринять только 14,4% мужчин с избыточной массой тела и ожирением, а 15,0% были среди неактивных и немотивированных (см. табл. 2).
Всем пациентам провели оценку физической работоспособности с помощью ТШХ, сравнив полученные показатели с должными по возрасту, полу, росту и весу человека [14]. Должный показатель (м) рассчитывался по формулам:
- мужчины = 7,57 × рост (см) - 5,02 × возраст (лет) - 1,76 × масса тела (кг) - 309 м;
- женщины = 2,11 × рост (см) - 5,78 × возраст (лет) - 2,29 × масса тела (кг) + 667 м.
Средние значения ТШХ у пациентов трех групп имели достоверные различия (F=96,14; p <0,0001). Самый низкий результат теста был получен в группе пациентов с ожирением. Толерантность к физической нагрузке была достаточно высокой (первый функциональный класс нарушений – ФК1) во всех группах, что потенциально создает условия для увеличения ФА в рамках персонифицированных лечебных программ ведения пациентов (табл. 3).
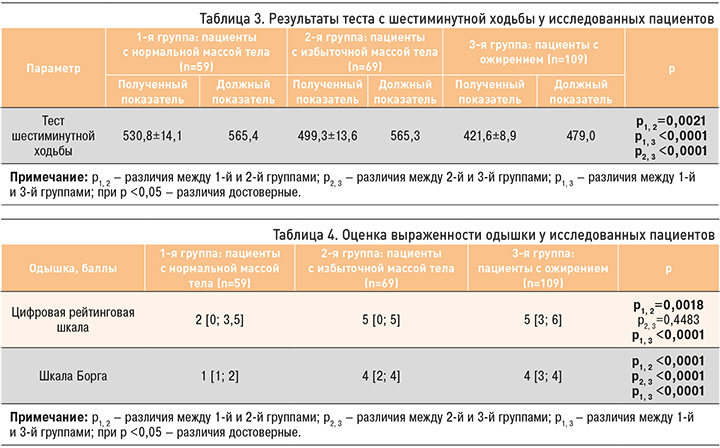
Оценку выраженности одышки выполняли по данным анкет, используя ЦРШ, модифицированную шкалу Борга (одышка и способность пациента к разговору во время физической нагрузки и ФА; табл. 4).
Пациентов с ожирением достоверно больше беспокоила одышка в покое, чем пациентов с нормальной и избыточной массой тела: так, средний балл в 3-й группе составил 4,16±0,43 против 3,83±0,71 во 2-й и 2,32±0,51 в 1-й группах соответственно. В то же время при физической нагрузке одышку в большей степени испытывали не только пациенты с ожирением (средний балл 3,77±0,21; F=63,287; p=0,0000), но и с избыточной массой тела (средний балл 2,58±0,30; F=52,142; p=0,0001).
Всем пациентам была выполнена оценка уровня ФА по ОДА23+ (табл. 5) [15].

Детализация характера двигательной активности по ОДА23+ показала, что в группе пациентов с нормальной массой тела и в мужской, и в женской популяции превалировали лица с высокой ФА (86,7 и 72,7% соответственно), при этом мужчин с очень низкой и низкой ФА не было, и лишь у 1 женщины (2,3%) имела место низкая ФА. У пациентов с избыточной массой тела и ожирением ФА была умеренной или низкой и достоверно отличалась от пациентов без ожирения – 76,2±18,1 и 60,7±13,3 баллов соответственно против 87,2±8,62 (F=47,20; p=0,0000). В группе с повышенной массой тела пациенты распределились следующим образом: 40,4% женщин и 50,0% мужчин с умеренной ФА, 36,8% женщин и 50,0% мужчин – с высокой. Низкую и очень низкую ФА имели только женщины – 21,1 и 1,8% соответственно.
В группе с ожирением очень низкая ФА была выявлена у 5 (4,6%), низкая – у 53 (48,6%), умеренная – у 45 (41,3%) человек (χ2=39,205; p=00002). У женщин с ожирением преобладала низкая ФА (50,6%), 38,9% имели умеренную, 7,1% – высокую и 3,5% – очень низкую ФА. 45,8% мужчин с ожирением были с умеренной ФА, 37,5% – с низкой, 12,5% – с высокой, 4,2% – с очень низкой ФА.
В подгруппе с очень низкой ФА достоверных различий получено не было в связи с малой выборкой. Следует подчеркнуть, ни у одного пациента, включенного в исследование, не была установлена очень высокая ФА (см. табл. 5).
В зарубежной литературе ФА чаще всего оценивается с помощью Международного опросника для определения ФА International Questionnaire on Physical Activity – IPAQ. Мы также определяли ФА у наших пациентов с помощью этого опросника, чтобы можно было сопоставить результаты двух опросников (табл. 6).
По данным опросника IPAQ, в 1-й группе не было выявлено ни одного пациента с низкой ФА, у большинства из них (n=39; 66,1%) наблюдалась высокая ФА. Во 2-й группе преобладали пациенты со средней ФА – 36 (52,2%) человек. В 3-й группе превалировали пациенты с низкой и средней ФА – 52 (47,7%) и 41 (37,6%) человек соответственно. Различия между пациентами с нормальной и повышенной массой тела/ожирением были достоверными при низкой и высокой ФА, в то время как при сравнении групп пациентов с повышенной массой тела и ожирением различия достоверными не были.
Также в исследуемых группах мы проанализировали влияние пола и уровня двигательной активности по ОДА23+ на уровень контроля БА (табл. 7).
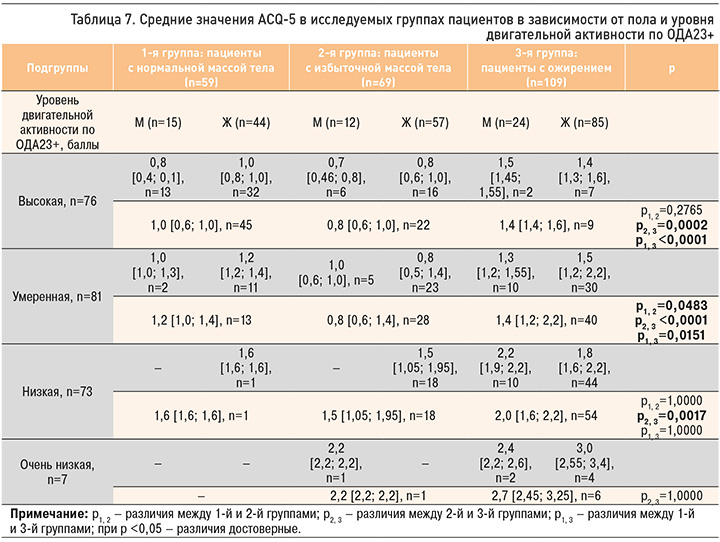
Уровень контроля БА был ассоциирован с уровнем двигательной активности во всех исследуемых группах. В подгруппе с контролируемой БА у 22% пациентов без ожирения и у 11,6% с повышенной массой тела имел место высокий уровень ФА. У 14,5% пациентов 2-й группы активность была умеренной и только у 2,9% – низкой. У пациентов с частично контролируемой астмой ФА была умеренной или высокой: умеренная ФА – у 18,7 % в 1-й, у 18,8 % – во 2-й и у 20,2% – в 3-й группе; высокая ФА – у 54,2, 20,3 и 4,6 % в соответствующих группах. У больных с неконтролируемой БА ФА была достоверно ниже: низкая – у 1,7% пациентов без ожирения, у 13,1% – с повышенной массой тела и у 40,4% – с ожирением; умеренная ФА – у 3,4, 7,2, и 16,5% соответственно (p=00002).
Из таблицы 8 видно, что, независимо от степени тяжести астмы, ФА в группах была различной.

В то же время у пациентов с легкой степенью БА ФА преимущественно была высокой, а у пациентов средней или тяжелой степени БА, независимо от наличия ожирения, – низкой или умеренной.
Кроме того, мы проанализировали распределение пациентов в зависимости от уровня контроля по данным опросника ACQ-5, пола и уровня двигательной активности по IPAQ, чтобы можно было сопоставить результаты двух опросников. При сравнении распределения больных по уровню контроля и уровню ФА в соответствии с IPAQ уровень контроля БА был ассоциирован с уровнем двигательной активности во всех группах (табл. 9). По данным этого опросника, среди пациентов без ожирения и с повышенной массой тела преобладал умеренный и высокий уровень ФА. В 1-й группе у 16,9% участников с контролируемой БА уровень двигательной активности был высоким и у 5,1% – умеренным; пациенты с частично контролируемой в 44,1% случаев имели высокую активность и в 28,8% – умеренную. При этом среди больных с неконтролируемой БА высокую ФА отмечалась лишь у 3 (5,1%) человек.
В группе с повышенной массой тела по 13,1% пациентов с контролируемой БА имели умеренную и высокую активность и только 2,9 % – низкую; в подгруппе с частично контролируемой астмой уровень двигательной активности был высоким у 20,3 % и умеренным – у 26,0% человек. В подгруппе с неконтролируемой БА 32,1% пациента с ожирением имели низкий, 23,8% – умеренный уровень двигательной активности. Высокий уровень ФА по данным IPAQ-опросника был определен у 10,1% пациентов этой группы (р <0,001). При сравнении результатов опросников IPAQ и ОДА23+результаты оказались сопоставимыми, но в то же время мы установили, что при применении опросника ОДА23+ в 3-й группе пациентов с низкой и очень низкой ФА было на 6 человек больше, чем при использовании опросника IPAQ.
Уровень ФА (PAL) по опроснику IPAQ включает не только количество пройденных шагов в день и неделю, но и оценку метаболического эквивалента (МЕТ-минуты в неделю – отношение скорости метаболизма при работе к скорости метаболизма в состоянии покоя) и энергозатраты повседневной активности (≥3 МЕТ, ккал/сут). Рассчитанный параметр «МЕТ-минуты в неделю» (MET-min/week total) показал достоверные различия между участниками трех групп исследования (F=49,87; p=0,0000): наименьшее значение этого показателя было определено у пациентов с ожирением. Энергозатраты (Kcal/week total) у пациентов трех групп также имели достоверные различия (F=35,97; p=0,0002) с наименьшим расходом ккал/сут у больных 3-й группы (табл. 10).

Полученные данные подтвердились проведенным корреляционным анализом. По его результатам были выявлены достоверные статистически значимые связи и зависимости между оцениваемыми показателями (p <0,05).
Показатель опросника IPAQ «PAL» (уровень ФА) имел прямую корреляционную связь с ТШХ (r=0,3648) и обратную – с ИМТ (r=-0,4530), уровнем одышки по шкале Борга (r=-0,3535), уровнем контроля БА по ACQ-5 (r=-0,3444), степенью тяжести БА (r=-0,3135). Показатель опросника IPAQ МЕТ-минуты в неделю имел обратную корреляционную связь с возрастом (r=-0,1444), уровнем контроля БА по ACQ-5 (r=-0,1327), степенью тяжести БА (r=-0,1654) и уровнем одышки по шкале Борга (r=-0,2508). В свою очередь, результат ОДА23+ имел обратную корреляционную связь с возрастом (r=-0,1837), ИМТ (r=-0,5523), уровнем одышки по данным шкалы Борга (r=-0,8596) и уровнем контроля БА по ACQ-5 (r=-0,6310).
ОБСУЖДЕНИЕ
В настоящее время до конца нерешенным остается вопрос влияния ФА на течение БА. Обзоры литературы по БА и аэробным упражнениям свидетельствуют, что пациенты с этим заболеванием реже занимаются ФА, чем люди без него [16]. В нашем исследовании, согласно опроснику ОДА23+, ни у одного участника с БА не была выявлена очень высокая ФА.
В канадском исследовании у пациентов с БА, имевших высокую ФА (>3,0 ккал/кг массы тела в день), отмечалось лучшее общее состояние здоровья, меньше случаев депрессии и ограничений активности по сравнению с теми, кто имел низкую (расход энергии <1,5 ккал/кг массы тела в день) или умеренную (1,5 ккал/кг массы тела в день) ФА [17, 18]. Более высокие уровни ФА позволяли лучше контролировать симптомы БА, были ассоциированы с лучшими показателями функции легких, меньшим количеством обострений и обращений за медицинской помощью и в целом лучшим состоянием здоровья [19].
Также в нашем исследовании было выявлено влияние ФА на уровень контроля БА, ее зависимость от ИМТ, что было подтверждено корреляционными связями уровня ФА по опросникам ОДА23+ и IPAQ. Кроме того, у пациентов с БА при повышении массы тела и ожирении наблюдались достоверные различия с группой больных, имевших нормальную массу тела, по частоте низкой и высокой ФА. При этом четко прослеживается тенденция, подкрепленная корреляционными связями: чем хуже контроль БА, тем ниже ФА у пациентов всех групп.
Некоторые исследователи отмечают, что низкая ФА при астме связана с тяжестью заболевания. Например, Bahmer T. et al. [19] продемонстрировали, что у пациентов с тяжелой астмой количество пройденных шагов в день и любые энергетические затраты (>3 METs) были снижены на 21 и 17% соответственно относительно больных с астмой легкой и средней степени тяжести (p <0,05) и на 31 и 23% соответственно по сравнению со здоровыми лицами из группы контроля (р <0,05). Сделав поправку на возраст, пол, ожирение и курение как потенциальные факторы, влияющие на ФА, авторы пришли к выводу, что уровень ФА, в частности количество пройденных шагов, значительно уменьшается у пациентов с тяжелой БА по сравнению с больными астмой легкой и средней степени тяжести (стандартизированный коэффициент β -0,260, стандартная ошибка 0,068, p=0,001) и лицами из группы контроля (стандартизированный коэффициент β -0,272, стандартная ошибка 0,095, p=0,013), тогда как различия в энергетических затратах (>3 METs) между группами были незначимыми [19].
Вместе с тем другими исследователями было установлено, что у детей [20] и подростков, больных астмой, уровни ФА не зависят от степени тяжести заболевания. В исследовании Hennegrave F. et al. [21] взрослые пациенты с тяжелой БА существенно не отличались от сопоставимых пациентов с легкой/умеренной астмой с точки зрения ФА (6560±3915 против 8546±3431 ежедневных шагов) и потраченной энергии.
В нашем исследовании были получены сопоставимые результаты: так, мы не выявили значимых различий между группами по степеням тяжести БА и ФА, но в то же время нами были установлены обратные корреляционные связи между степенью тяжести БА и уровнями ФА по IPAQ (r=-0,3135) и по ОДА23+(r=-0,5059), ТШХ (r=-0,3965), а также прямые корреляционные связи с выраженностью одышки по шкале Борга (r=0,5575), ИМТ (r=0,4564) и уровнем контроля астмы по ACQ-5 (r=0,6176).
Комплексная оценка пациентов с БА должна учитывать уровень ФА как важное и, к сожалению, часто упускаемое из виду звено в цепи поиска различных поддающихся лечению признаков заболевания для оптимизации фенотитического подхода к терапии мультиморбидного пациента. При этом использование различных инструментов оценки ФА (опросники IPAQ, ОДА23+) позволяет выявлять дополнительные персонифицирующие признаки неконтролируемого течения БА у пациентов с ожирением. Накопленные доказательства связывают повышение ФА с благоприятными исходами, включая лучший общий контроль БА, меньшее количество обострений и обращений за медицинской помощью [22, 23].
ЗАКЛЮЧЕНИЕ
1. У коморбидных пациентов с БА и ожирением необходимо оценивать ФА как важный упускаемый из виду персонифицирующий признак заболевания.
2. Необходимо повышать мотивацию больных БА к ФА, особенно у физически неактивных людей с избыточной массой тела и ожирением.
3. Для повышения уровня контроля БА как у пациентов с ожирением и повышенной массой тела, так и пациентов с нормальной массой тела в комплексную реабилитацию необходимо включать увеличение ФА.
4. Оценка ФА у пациентов с БА и ожирением должна включать учет количества шагов в день и энергозатраты ≥3 МЕТ, ккал/сут для разработки реабилитационных мероприятий.



