12 марта 2022 г. под эгидой Российского научного медицинского общества терапевтов (РНМОТ) состоялось заседание экспертного совета, в котором приняли участие:
Татьяна Владимировна Адашева, д.м.н., профессор кафедры поликлинической терапии ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России (МГМСУ им. А.И. Евдокимова);
Лаура Зелимхановна Болиева, д.м.н., профессор, зав. кафедры фармакологии с курсом клинической фармакологией ФГБОУ ВО «Северо-Осетинская государственная медицинская академия» Минздрава России (СОГМА), заслуженный врач Республики Северная Осетия – Алания (РСО–А), главный внештатный специалист-пульмонолог, аллерголог-иммунолог Минздрава РСО–А;
Александр Васильевич Горелов, член-корреспондент РАН, д.м.н., профессор, руководитель отдела инфекционной патологии ФБУН «Центральный НИИ эпидемиологии» Роспотребнадзора;
Евгения Викторовна Екушева, д.м.н., профессор, зав. кафедрой нервных болезней и нейрореабилитации Академии постдипломного образования ФГБУ «Федеральный научно-клинический центр ФМБА России»;
Галина Евгеньевна Иванова, д.м.н., профессор, председатель Общероссийской общественной организации содействия развитию медицинской реабилитологии «Союз реабилитологов России», главный специалист по медицинской реабилитации Минздрава России, зав. отделом медико-социальной реабилитации инсульта НИИ цереброваскулярной патологии и инсульта, зав. кафедрой медицинской реабилитации ФДПО ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России (РНИМУ им. Н.И. Пирогова);
Андрей Георгиевич Малявин, д.м.н., профессор кафедры фтизиатрии и пульмонологии лечебного факультета МГМСУ им. А.И. Евдокимова, главный внештатный специалист-пульмонолог Минздрава России по Центральному ФО России, генерального секретаря РНМОТ;
Анатолий Иванович Мартынов, академик РАН, д.м.н., профессор, президент РНМОТ;
Валерий Михайлович Свистушкин, д.м.н., профессор, зав. кафедрой болезней уха, горла и носа ФГАОУ ВО «Первый Московский государственный медицинский университет» им. И.М. Сеченова Минздрава России (Сеченовский Университет), директора клиники болезней уха, горла и носа Первого МГМУ им. И.М. Сеченова Миздрава России (Сеченовского Университета), главного внештатного оториноларинголога Минздрава по Центральному ФО России;
Лариса Владимировна Тарасова, д.м.н., профессор, зав. кафедрой факультетской и госпитальной терапии Медицинского факультета ФГБОУО ВО «Чувашский государственный университет им. И.Н. Ульянова» (ЧувГУ), зав. гастроэнтерологическим отделением Республиканской клинической больницы, зав. Республиканским гастроэнтерологическим центром Чувашии, главный гастроэнтеролог Чувашской Республики;
Игорь Евгеньевич Хорошилов, д.м.н., профессор кафедры анестезиологии-реаниматологии ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России (СЗГМУ им. И.И. Мечникова), врач – терапевт-гастроэнтеролог, нутрициолог, диетолог.
Экспертами одобрен следующий подход к классификации СOVID-19:
- острый COVID-19 (до 4 нед от начала заболевания);
- продолжающийся симптоматический COVID- 19 (от 4 до 12 нед);
- постковидный синдром (возникает у лиц после коронавирусной инфекции с подтвержденным заражением SARS-CoV-2 либо у лиц с подозрением на коронавирусную инфекцию, обычно через 3 мес после начала COVID-19, с симптомами, которые длятся не менее 2 мес и не могут быть объяснены альтернативным диагнозом).
У подавляющего большинства инфекция протекает в легкой форме в виде острой респираторной вирусной инфекции (ОРВИ) без значимого поражения или с минимальным поражением легких без развития дыхательной недостаточности. При этом примерно у 15% больных симптоматика может сохраняться длительное время (продолженный COVID-19, пост-COVID-19). Целесообразность назначения противовирусных препаратов у пациентов с легкой формой заболевания сомнительна. Это обусловлено тем, что решение о назначении такой терапии по объективным причинам часто запаздывает, превышая срок активной вирусной нагрузки (первые 3–5 дней от начала заболевания); риск развития осложнений инфекции или перехода в более тяжелую форму относительно невелик, побочные же эффекты противовирусной терапии чаще превышают этот риск. Также нецелесообразно при легкой форме СOVID-19 назначение массивной противовоспалительной терапии (стероидных гормонов, моноклональных антиинтерлейкиновых антител, ингибиторов янус-киназ).
В связи с этим при легком течении COVID-19 или клиническом варианте ОРВИ на первый план выходит симптоматическая терапия как в остром периоде, так и при продолженном COVID-19 или пост-COVID-19. Рассмотрев возможности симптоматической терапии, совет экспертов утвердил следующие позиции.
1. Пациенты с клиническим вариантом ОРВИ и легким течением СOVID-19 (температура тела <38 °C, кашель, ринит, слабость, боль в горле + отсутствие критериев среднетяжелого и тяжелого течения) проходят лечение в амбулаторных условиях. Важным подходом к терапии симптомов ОРВИ должно быть раннее назначение симптоматического лечения при появлении первых симптомов заболевания для улучшения состояния и качества жизни пациентов.
Купирование лихорадки при ОРВИ рекомендовано с помощью жаропонижающих препаратов, например парацетамола или ибупрофена. Их назначают при температуре тела >38,0–38,5 °С. При плохой переносимости лихорадочного синдрома, головных болях, повышении артериального давления и выраженной тахикардии (особенно при наличии ишемических изменений или нарушениях ритма) жаропонижающие препараты используют в более низких дозировках. Наиболее безопасным препаратом является парацетамол.
2. Монокомпонентные симптоматические средства не воздействуют на все клинические проявления ОРВИ: такой эффект возможен только при назначении комбинированных препаратов (в частности, комбинации парацетамола, фенилэфрина и фенирамина малеата). Использование комбинированной лекарственной формы представляется более удобным, чем монокомпонентного препарата, и при этом достаточно безопасным для пациентов. Применение комбинированных симптоматических препаратов, содержащих парацетамол, фенилэфрин, блокатор H1-гистаминовых рецепторов (ТераФлю и др.), способствует значительному улучшению приверженности пациентов терапии и их удовлетворенности лечением.
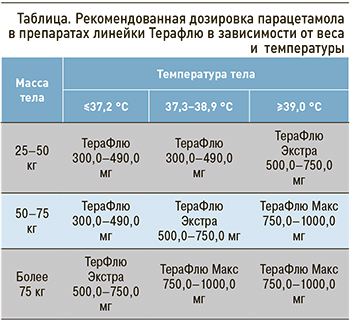
Рекомендованная дозировка парацетамола в препаратах линейки Терафлю в зависимости от веса и температуры приведена в таблице.
3. Кашель непродуктивный или с небольшим количеством мокроты встречается у 80% пациентов при заболевании COVID-19. Вирус SARS-CoV-2 может индуцировать сухой изнуряющий кашель, в том числе при постковидном синдроме, разными механизмами – нейровоспалительным (прямое инфицирование и распознавание вируса блуждающим нервом) и нейроиммунным (высвобождение иммунными клетками нейропептидов и медиаторов воспаления, что приводит к активации сенсорного нейрона). В связи с этим целесообразно назначение противокашлевых препаратов – бутамирата, леводропропизина. Бутамирата цитрат (Синекод) – ненаркотический противокашлевый препарат центрального действия, который избирательно действует на кашлевой центр, не подавляя дыхательный центр и не вызывая привыкания. Он может использоваться длительно без потери эффективности, применяться у пациентов с гипергликемией, при этом бутамирата цитрат не имеет межлекарственных взаимодействий.
4. Головная боль и боль в конечностях – наиболее часто наблюдаемые болевые синдромы во время инфекции COVID-19, которые могут сохраняться и в постковидном периоде. Персистирующий болевой синдром ухудшает качество жизни пациентов. Персистирующая головная боль представляет собой ухудшение течения имеющейся или возникновение новой головной боли. Парацетамол – наиболее часто применяемый анальгетик при инфекции COVID-19.
Согласно результатам многочисленных клинических исследований, кофеин обеспечивает значимое усиление обезболивающего эффекта парацетамола при лечении различных болевых состояний.
Для купирования болевого синдрома, в том числе с поражением опорно-двигательного аппарата и болевыми синдромами, нашли применение хорошо известные и широко используемые до пандемии COVID-19 лекарственные средства. Среди местных НПВП препараты диклофенака (например, Вольтарен) являются предпочтительными ввиду его высокой противовоспалительной активности и могут рассматриваться в качестве эффективной альтернативы системным формам НПВП. Также они позволяют снизить лекарственную нагрузку или полностью отказаться от системных НПВП. При низком уровне системной абсорбции (меньше 6%) применение топических препаратов в форме эмульгеля позволяет достигать высоких терапевтических концентраций в очаге воспаления, уменьшать интенсивность боли на срок до 12 ч после однократного применения и ускорять восстановительные процессы в тканях.
5. Ринит сопровождает 95% случаев ОРВИ и значительно влияет на качество жизни пациентов. Для местного лечения ринита, фарингита, при заложенности и/или выделениях из носа показаны назальные деконгенстанты. Для купирования выраженных симптомов заложенности носа или ринореи, а также профилактики осложнений со стороны ЛОР-органов целесообразно применять назальные деконгестанты короткими курсами до 7 дней. Монопрепараты ксилометазолина и/или оксиметазолина (Отривин) позволяют уменьшить отек слизистой оболочки полости носа и восстановить проходимость воздушных путей в короткие сроки. Для устранения ринореи эффективна комбинация деконгестанта ксилометазолина с секретолитиком ипратропия бромидом (Отривин Комплекс).
6. Гастроинтестинальные нарушения и микробиом кишечника при СOVID-19. Необходимо отметить профилактическую и поддерживающую терапевтическую роль пробиотиков в лечении COVID-19, которая проявляется в модулировании микрофлоры кишечника, укреплении его гомеостаза и выработке интерферона как противовирусного механизма. Кроме того, обсуждается регулирующее действие пробиотиков в системе «кишечник–легкие» и иммунной системе слизистых оболочек для противовирусных механизмов. Пробиотические штаммы (L. rhamnosus, L. plantarum, B. longum) снижают риск развития вентиляторно-ассоциированной пневмонии. Штаммы Enterococcus faecium и Bifidobacterium longum, входящие в состав препарата Бифиформ, являются естественными симбиотическими бактериями, населяющими желудочно-кишечный тракт (ЖКТ), их применение показано для нормализации микрофлоры кишечника, лечения и профилактики дисбактериозов и поддержания иммунной системы.
Длительно текущий коронавирусный синдром нижних отделов ЖКТ приводит к функциональной диспепсии (ФД) и синдрому раздраженного кишечника (СРК): это наиболее важные независимые факторы, связанные с развитием желудочно-кишечных симптомов у пациентов после перенесенной инфекции COVID‐19.
В настоящее время накапливается все больше доказательств относительно как прямого, так и косвенного влияния кишечной микробиоты на формирование СРК и нарушения функционирования осей «кишечник–головной мозг», «кишечник–сердце». Было признано, что микробиота кишечника участвует в развитии атеросклероза, диабета, гипертонии, ожирения, инсульта, сердечной недостаточности и нервно-психических заболеваний, таких как депрессия, аутизм и болезнь Альцгеймера.
Симбиотический пробиотик Бифиформ является эффективной комбинацией при лечении пациентов с постинфекционным СРК, которая способствует более выраженному регрессу клинических проявлений заболевания и улучшению показателей качества жизни пациентов. C учетом дисбиотических изменений в кишечнике необходимо включать пробиотические препараты в схемы лечения длительно текущего коронавирусного синдрома.
Комбинация штаммов Enterococcus faecium ENCfa-68 и Bifidobacterium longum BB-46 оказывает нормализующее действие на количественный и качественный состав микрофлоры кишечника. Действие препарата обусловлено как непосредственным прямым эффектом входящих в его состав компонентов (высокая антагонистическая активность в отношении патогенных и условно-патогенных микроорганизмов), так и опосредованным – стимуляцией местного кишечного звена иммунитета (активацией синтеза иммуноглобулина А, индукцией синтеза эндогенного интерферона).
7. Роль микронутриентов при COVID-19. Учитывая широкий уровень распространенности дефицитов витаминов и микроэлементов, особенно витаминов D, С, А, В12, цинка и селена, целесообразно рекомендовать дополнительный прием витаминно-минеральных комплексов с целью профилактики и патогенетического лечения ОРВИ, в том числе COVID-19. Шесть витаминов (D, A, C, фолиевая кислота, B6, B12) и четыре минерала (цинк, железо, медь и селен) необходимы для нормального функционирования иммунной системы путем снижения воспалительных реакций и оксидативного стресса.
Антиоксидантное, противовоспалительное и иммуномодулирующее действие витамина С делает его потенциальным терапевтическим кандидатом как для профилактики COVID-19, так и дополнительной терапии COVID-19. Пероральный прием витамина С (2–8 г/сут) уменьшает частоту и продолжительность респираторных инфекций.
Действие витамина D включает несколько механизмов снижения риска острых респираторных инфекций, в том числе COVID-19:
- уменьшение репликации вирусов;
- снижение продукции воспалительных цитокинов;
- повышение уровня ангиотензинпревращающего фермента 2;
- поддержание целостности эндотелия.
Цинк играет важную роль в рекрутировании нейтрофильных гранулоцитов и оказывает положительное влияние на NK-клетки, фагоцитоз. Было показано, что этот микроэлемент ингибирует синтез, репликацию и транскрипцию коронавирусов. Дефицит цинка снижает количество лимфоцитов и нарушает их функцию.
Витамин В12 обладает противовоспалительной активностью и влияет на выработку мелатонина.



