АКТУАЛЬНОСТЬ
В большинстве стран мира сердечно-сосудистые заболевания (ССЗ) – ведущая причина преждевременной смертности населения. Данные доклада «Мировая статистика здравоохранения» Всемирной организации здравоохранения (ВОЗ) свидетельствуют, что летальность от ССЗ среди населения Земли ежегодно достигает 17,9 млн человек, при этом 7,4 млн смертей происходят вследствие ишемической болезни сердца (ИБС) [1].
К числу наиболее распространенных клинических форм ИБС относится стабильная стенокардия напряжения, которая долгое время может протекать без осложнений. Однако, по данным некоторых исследований, известно, что смертность от хронической ИБС (ХИБС) сопоставима со смертностью от острого инфаркта миокарда (ОИМ), что говорит об агрессивном характере этого заболевания [2].
При этом внутри популяции со стабильной стенокардией в зависимости от исходных клинических, функциональных и анатомических факторов индивидуальный прогноз может варьировать значительно, по крайней мере в 10 раз [3].
В связи с вышеизложенным представляет большой интерес клиническое течение и исходы стабильной ИБС среди пациентов Республики Дагестан, а также оценка эффективности лечения и комплаентности больных на амбулаторном этапе.
Цель исследования – изучение влияния различных факторов на клиническое течение и исходы стабильной стенокардии для оптимизации вторичной профилактики у пациентов в Республике Дагестан.
МАТЕРИАЛ И МЕТОДЫ
Было проведено ретроспективное, наблюдательное, когортное исследование 85 пациентов, госпитализированных в плановом порядке с 01.01.2015 по 31.12.2017 с диагнозом «ИБС. Стабильная стенокардия напряжения» в ГБУ РД «НКО "Дагестанский центр кардиологии и сердечно-сосудистой хирургии"» (ДЦК и ССХ). Больные получали лечение, назначенное лечащим врачом, в процессе исследования коррекция лечения со стороны исследователя не выполнялась.
На первом этапе исследования были собраны данные из историй болезни за период с 01.01.2015 по 31.12.2017 в архиве ДЦК и ССХ, которые были зарегистрированы в специально разработанную базу данных в формате Microsoft Office Access. Одновременно были установлены статус жизни пациентов (жив/умер), зафиксированы исходы заболевания, развившиеся за период наблюдения с момента выписки из стационара до момента установления телефонного контакта. Для уточнения клинического течения и исходов заболевания все пациенты, с которыми был установлен телефонный контакт и которые были живы, были приглашены в ДЦК и ССХ, где они проходили первичную госпитализацию, для повторного обследования, включавшего сбор жалоб, анамнеза, физикальный осмотр, регистрацию стандартной электрокардиограммы (ЭКГ) в покое, эхокардиографию (по показаниям), лабораторные анализы (общий и биохимический анализы крови, определение липидного профиля), оценку эффективности лечения и комплаентности пациентов на амбулаторном этапе по специально разработанной анкете.
Критерии включения больных в исследование
1) Плановая госпитализация с диагнозом «ИБС. Стабильная стенокардия напряжения» за период с 01.01.2015 по 31.12.2017 в ДЦК и ССХ.
2) Проживание в Республике Дагестан.
3) Проведение коронарографии (КАГ) во время первичной госпитализации.
4) Наличие в архиве больницы истории болезни, содержащей данные на момент первичной госпитализации больного.
Критерии исключения
1) Отказ больного при установлении телефонного контакта от добровольного информированного согласия на участие в исследовании и от использования его персональных данных.
2) Диагноз «ИБС. Острый инфаркт миокарда/нестабильная стенокардия» при поступлении или давностью менее 1 мес до первичной госпитализации.
3) Выполнение экстренной (в первые сутки после поступления) КАГ или чрескожного коронарного вмешательства (ЧКВ) при первичной госпитализации.
4) Проживание не в Республике Дагестан.
5) Отъезд больного за пределы Республики Дагестан.
6) Отсутствие данных КАГ при первичной госпитализации.
7) Отсутствие в архиве больницы истории болезни больного.
Статистический анализ данных проводился в программе IBM SPSS STATISTICS, версия 26. В таблицах и рисунках полученные значения представлены в виде абсолютных значений, процент от общего, среднего и его стандартного отклонения (M±SD) для показателей, распределенных нормально, и в виде медианы (Me) и интерквартильного размаха (Q1–Q3) для показателей, распределенных отлично от нормального. В основе оценки достоверности различий лежала нулевая гипотеза. Критерием достоверности различий считалось значение p <0,05.
Для сравнения связанных выборок на двух этапах исследования (первичная госпитализация и повторное обследование) использовались парный t-критерий Стьюдента для связанных выборок при нормальном распределении количественных данных; критерий Уилкоксона при распределении количественных данных отличном от нормального; критерий МакНемара для номинальных данных. Анализ выживаемости выполнялся с помощью построения кривых выживаемости по методу Каплана–Майера.
Исследование было одобрено локальным этическим комитетом ФГБОУ ВО «Дагестанский государственный медицинский университет» Минздрава России.
РЕЗУЛЬТАТЫ
Среди 85 пациентов, включенных в исследование, было 62 мужчины (72,9%) и 23 женщины (27,1%). На момент повторного обследования остались живы 80 пациентов (94,1%), 5 человек (5,9%) умерли. Частота случаев летального исхода составила 21,4 случая из расчета на 1000 пациенто-лет. Среди умерших было 4 мужчин (6,7%) и 1 женщина (1,7%).
Средний возраст мужчин на момент первичной госпитализации равнялся 58,55±8,5 лет (95% доверительный интервал (ДИ): 56,39–60,71), при повторном обследовании – 62,84±8,6 лет (95% ДИ: 60,58–65,11), у женщин аналогичные показатели составили 61,96±8,6 (95% ДИ: 58,23–65,69) и 66,36±8,9 (95% ДИ: 62,38–70,35) лет. Средний возраст умерших мужчин на момент смерти был 63±7,26 лет (95% ДИ: 51,45–74,55), возраст умершей женщины – 66 лет. Среди причин летального исхода у 2 пациентов (40% из умерших) фигурировала внезапная сердечная смерть, другие 2 больных (40% из умерших) скончались из-за сопутствующих онкологических заболеваний, причину смерти еще 1 пациента (20% из умерших) установить не удалось.
Во время первичной госпитализации среди всех исследованных пациентов со стабильной стенокардией напряжения 1-й ФК не встречался ни у одного пациента, 2-й ФК был диагностирован у 43 (50,6%), 3-й ФК – у 41 (48,2%), а 4-й ФК – у 1 человека (1,2%). Также в исследуемой выборке было выявлено широкое распространение традиционных факторов риска сердечно-сосудистых заболеваний (ССЗ), таких как дислипидемия (у всех пациентов), сахарный диабет (СД) 2-го типа (n=20; 23,5%). Среди сопутствующих ССЗ у 71 пациента (84%) имелась гипертоническая болезнь (ГБ), у 5 (6%) – фибрилляция предсердий (ФП). У всех пациентов было диагностировано такое осложнение ИБС, как хроническая сердечная недостаточность (ХСН): у 67 человек (79%) имела место I стадия заболевания по Стражеско–Василенко, у 13 (15%) – IIА, у 5 (6%) – IIБ. III стадия ХСН ни у кого зарегистрирована не была. В соответствии с Нью-Йоркской классификацией ХСН у 20 пациентов (23,5%) отмечался 1-й функциональный класс (ФК) заболевания, у 32 (37,6%) – 2-й ФК, у 32 (37,6%) – 3-й ФК, у 1 (1,2%) – 4-й ФК.
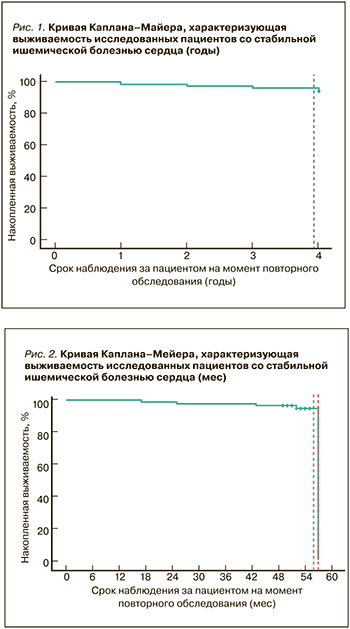
Срок наблюдения за пациентами составил 4 года. В соответствии с проведенным анализом выживаемости средний срок дожития равнялся 3,9±0,05 лет (95% ДИ: 3,83–4,02; рис. 1), или же 55,9±0,69 мес (95% ДИ: 54,54–57,26; рис. 2). Медиана срока дожития, соответствующая предполагаемому сроку наступления смерти не менее чем у 50% пациентов, составила 57 мес.
На момент повторного обследования пациенты статистические значимо (p <0,001) чаще жаловались на перебои в работе сердца: частота соответствующих жалоб возросла с 24 до 57%. Также наблюдалось статистически значимое увеличение частоты жалоб на одышку в целом (с 60 до 88%; p <0,001), одышку при физической нагрузке (с 53 до 88%; p <0,001), одышку в покое (с 4 до 26%; p <0,001), на усиление одышки лежа (с 2 до 13%; p=0,021). Кроме этого, пациенты статистически значимо чаще жаловались на отеки ног к вечеру: частота этой жалобы повысилась с 5 до 50% (p <0,001).
За период наблюдения отмечалось статистически значимое уменьшение частоты выявления клиники стабильной стенокардии напряжения – со 100 до 93% (p=0,031). К тому же статистически значимо увеличилась частота выявления I ФК стенокардии напряжения – 0 до 12% (p=0,004). Прогрессирование ФК за наблюдаемый период было выявлено у 15 пациентов (17,6%), а регресс ФК – у 22 исследованных (25,9%).
Частота встречаемости дислипидемии снизилась со 100% при первичной госпитализации до 87% при повторном обследовании, но различия частоты встречаемости в данном случае были статистически незначимы (p=0,5). Среди показателей липидного профиля статистически значимые различия удалось получить только по уровню общего холестерина, который поднялся с 4,9 [4,43–5,63] до 5,28 [4,62–6,2] ммоль/л (p=0,044). Повышение уровня холестерина наблюдалось у 62,5% пациентов.
Наблюдавшийся подъем уровня общего холестерина объясняется крайне низкой приверженностью исследованных пациентов гиполипидемической терапии. Так, при первичной госпитализации амбулаторный прием статинов был рекомендован 88% пациентов, однако фактически на момент повторного обследования какой-либо препарат из этой группы принимали только 33% больных (различия статистически значимы, p <0,001).
При сравнении уровня общего холестерина в зависимости от регулярности приема статинов за период наблюдения было установлено, что среди больных, принимавших эти препараты регулярно, средний уровень общего холестерина составлял 4,96±1,41 ммоль/л (95% ДИ: 4,36–5,55), тогда как среди исследованных, принимавших статины эпизодически, он равнялся 5,48±1,32 ммоль/л (95% ДИ: 4,97–5,99). Наконец, среди тех, кто вовсе не принимал статины, искомый показатель был еще выше – 5,63±1,13 ммоль/л (95% ДИ: 5,1–6,16), однако указанные различия были статистически незначимы (p=0,196).
В связи с низкой приверженностью исследованных к терапии статинами целевые уровни показателей липидного профиля (холестерин, триглицериды, липопротеиды низкой плотности, липопротеиды очень низкой плотности, липопротеиды высокой плотности, индекс атерогенности) были достигнуты лишь у небольшой доли пациентов (табл. 1).

Всем пациентам при первичной госпитализации была проведена КАГ. При этом у 82 (96,5%) больных был выявлен атеросклероз коронарных артерий, у 3 пациентов (3,5%) – миокардиальный мостик в средней трети передней межжелудочковой ветви (ПМЖВ).
До первичной госпитализации 6 пациентам (7,1%) была выполнена реваскуляризация миокарда методом транслюминальной баллонной ангиопластики (ТЛБАП) со стентированием с установкой стентов с лекарственным покрытием всем этим пациентам. При этом рестеноз ранее установленного стента на момент первичной госпитализации был выявлен у 4 пациентов (66,7% из 6 пациентов с ТЛБАП со стентированием): у 1 – рестеноз только ПМЖВ, у 1 пациента – только ствола правой коронарной артерии (ПКА), у 1 – рестеноз ПМЖВ и ствола ПКА, еще у 1 – рестеноз ПМЖВ вместе с огибающей ветви (ОВ) и ветви тупого края (ВТК).
До первичной госпитализации 6 пациентам (7,1%) была выполнена реваскуляризация миокарда методом коронарного шунтирования. В связи с этим наряду с КАГ этим пациентам была также проведена шунтография (ШГ). По результатам ШГ, стеноз коронарных шунтов не был обнаружен ни у одного из исследованных пациентов, однако у 4 человек (66,7% из 6 пациентов с коронарным шунтированием) были выявлены случаи окклюзии шунтов. Так, у 3 пациентов была установлена окклюзия аортокоронарных шунтов (АКШ), у 1 пациента (16,7%) – окклюзия маммарокоронарных шунтов (МКШ). При этом частота встречаемости различных локализаций окклюзии коронарных шунтов была одинакова при ШГ на момент первичной госпитализации: у 1 пациента – окклюзия АКШ с ВТК, у 1 – окклюзия АКШ с задней межжелудочковой ветвью ПКА, у 1 – окклюзия АКШ с ВТК заднебоковой ветви ОВ, у 1 – окклюзия МКШ с диагональной ветвью.
По результатам КАГ и ШГ, реваскуляризация миокарда была показана при первичной госпитализации 61 пациенту (72%). На момент повторного обследования за период наблюдения эта операция была выполнена только 49 пациентам (58%). Указанные различия были статистически значимы (p=0,012). Среди этих больных ТЛБАП со стентированием была выполнена 33 (38,8%), коронарное шунтирование – 19 (22,4%) пациентам. При этом 2 пациентам (2,4%) была проведена и ТЛБАП со стентированием, и КШ, а 9 (10,6%) – повторная ТЛБАП со стентированием одной и той же коронарной артерии.
За период наблюдения частота встречаемости гипертонической болезни в качестве сопутствующего заболевания статистически значимо увеличилась – с 84 до 94% (p=0,016). При этом пациенты статистически значимо (p <0,001) чаще были медикаментозно адаптированы к целевым значения систолического и диастолического артериального давления на момент повторного обследования (рис. 3).

При анализе нарушений ритма сердца за период наблюдения отмечалось более частое развитие фибрилляции предсердий (ФП). При сравнении частоты встречаемости этого заболевания было установлено статистически значимое увеличение данного показателя – с 6 до 14% (p=0,016). Увеличение частоты ФП в исследованной выборке можно объяснить тем, что не всем пациентам, которым была рекомендована реваскуляризация миокарда, она была проведена фактически: так, ФП чаще наблюдалась среди пациентов без реваскуляризации миокарда по сравнению с теми, которым она была выполнена (23,3 против 8,7%), но эти различия не были статистически значимы (p=0,1). Шансы развития ФП среди тех, кому была выполнена реваскуляризация миокарда, были в 3,195 раза меньше, чем среди тех, кому она проведена не была (отношение шансов 0,313; 95% ДИ: 0,083–1,183). Связь между изучаемыми признаками была средней (V=0,203).
При изучении динамики ХСН было выявлено статистически значимое прогрессирование стадий заболевания по классификации Стражеско–Василенко за период наблюдения (p <0,001). У 56,3% пациентов наблюдалось увеличение стадии ХСН. При этом I стадия ХСН статистически значимо стала встречаться реже, а частота ее выявления снизилась с 79 до 28% (p <0,001). В то же время частота диагностирования IIА стадии ХСН статистически значимо увеличилась – с 15 до 69% (p <0,001). По остальным стадиям ХСН статистически значимых различий не наблюдалось.
Прогрессирование стадии ХСН обусловлено влиянием таких сопутствующих заболеваний, как гипертоническая болезнь и СД 2-го типа. Данные, полученные при сравнении частоты этих сопутствующих заболеваний у пациентов с разными стадиями ХСН на момент повторного обследования, отражена в таблице 2.
В результате сравнения частоты гипертонической болезни в зависимости от стадии ХСН были установлены статистически значимые различия (p=0,039). Выявленные различия объяснялись статистически значимо более высокой частотой гипертонической болезни среди пациентов с IIA стадией ХСН по сравнению с пациентами с I стадией (p=0,008). Связь между изучаемыми признаками была средней (V=0,304).
В результате сравнения частоты СД 2-го типа в зависимости от стадии ХСН также были обнаружены статистически значимые различия (p=0,003). Связь между изучаемыми признаками тоже была средней (V=0,332).
Также было выявлено влияние СД 2-го типа на функциональный класс (ФК) ХСН по NYHA. Данные, полученные при сравнении частоты СД 2-го типа у пациентов с разными ФК ХСН на момент повторного обследования, приведены в таблице 3.
В результате сравнения частоты встречаемости СД 2-го типа в зависимости от ФК ХСН были установлены статистически значимые различия (p=0,029). Связь между изучаемыми признаками была средней (V=0,332).
ОБСУЖДЕНИЕ
За период наблюдения у исследованных пациентов была установлена положительная динамика развития стабильной ИБС. Наблюдался довольно низкий уровень смертности (только 5 пациентов из 85), что согласуется с данными научной литературы. Так, в соответствии с различными источниками пациенты со стабильной стенокардией имеют относительно хороший прогноз. Исходя из результатов исследований антиангинальной и профилактической терапии стабильной стенокардии и/или реваскуляризации, частота ежегодной смертности среди соответствующих пациентов составляет 1,2–2,4% в год, ежегодный уровень сердечной смерти находится в пределах 0,6–1,4%, а нефатального ИМ – в диапазоне между 0,6% (в исследовании RITA-2) и 2,7% (в исследовании COURAGE) [4, 5]. Результаты эпидемиологических исследований свидетельствуют о высоком риске сердечно-сосудистых событий у пациентов со стабильной стенокардией в отличие от данных более поздних клинических исследований (APSIS, IONA, ACTION, GITS, INVEST, TIBET), в которых прогноз больных хронической ИБС оказался относительно благоприятным (ежегодная смертность 1–2%) [6].
Также в проведенном нами исследовании наблюдалось уменьшение частоты выявления клиники стабильной стенокардии напряжения, пациенты были адаптированы до целевых уровней систолического и диастолического артериального давления, у них реже встречалась дислипидемия.
В то же время была установлена негативная тенденция в показателях уровня общего холестерина, что было обусловлено крайне низкой приверженностью пациентов гиполипидемической терапии.
Отмечавшееся в исследовании прогрессирование стадии ХСН обусловлено влиянием таких сопутствующих заболеваний, как гипертоническая болезнь и СД 2-го типа. Эти результаты также согласуются с данными литературы. Так, В.П. Лупанов еще в 2013 г. на основе анализа доступных литературных источников резюмировал, что при ИБС на фоне СД быстрее развивается застойная сердечная недостаточность, в том числе и после перенесенного ИМ [7]. Согласно результатам исследования ПРОГНОЗ ИБС, у больных с подтвержденной ИБС наличие и количество сопутствующих заболеваний оказывали существенное влияние на прогноз жизни, значимо ухудшая его [8]. По данным литературы, низкая приверженность пациентов врачебным рекомендациям повышает риск развития сердечно-сосудистых осложнений. Особо низкая приверженность к терапии хронических заболеваний служит главной причиной уменьшения выраженности терапевтического эффекта, существенно повышает вероятность развития осложнений основного заболевания, ведет к снижению качества жизни больных и повышению затрат на лечение [9].
ЗАКЛЮЧЕНИЕ
Из результатов проведенного исследования можно сделать вывод, что повышение комплаентности назначенной медикаментозной терапии, более активное проведение просветительской работы о необходимости реваскуляризации миокарда среди пациентов будет способствовать улучшению клинического течения и исходов стабильной ИБС.



